文 | 极新,作者 | 王子
DeepSeek 不仅能算卦,还能看病。
这听上去有点荒诞,但 AI 辅助诊断正从 「玩票」 逐渐变成 「真刀真枪」 的临床工具。
医生们的态度却分成了两派。有人认为这未尝不是好事——如果患者能通过 AI 更科学、详细地了解病情,至少比在搜索引擎里胡乱查靠谱得多;另一派医生则显得谨慎:病人可以试错,AI 也可以出错,但真正要签在病历上的名字,是医生的。
资本市场显然没有这种顾虑。仅过去两年,英伟达就投了十几家 AI 医疗公司,从硬件到算力再到应用,一条完整的产业链已然搭起。
与此同时,AI 的诊断能力也在逼近甚至超越医生,国内外医疗大模型层出不穷。
潮水已起,速度比想象中更快。
但落地到现实,中国医疗界的矛盾也非常刺眼。患者爱 AI,因为它意味着低门槛、便捷、便宜;医生则更加谨慎,因为那背后可能是风险、责任。再加上数据壁垒和监管红线的模糊,AI 诊断的热闹表演离真正进入临床,仍横亘着几道硬骨头。
因此问题也就来了:当 AI 诊断越来越强、甚至部分超过医生的时候,中国的 AI 医疗企业究竟要靠什么突围?
三大阶段:AI辅助诊断演进
AI 第一次走进医院,是从影像科开始的。十年前,深度学习刚刚兴起,医学界率先把它拉到读片室里,帮医生识别 X 光、CT 和 MRI 上的细微病灶。
AI 之所以从这里起步,并不难理解:影像数据标准化程度高、数量庞大,非常适合用来训练模型;而影像科医生长期面临看片量大、出错风险高的压力,AI 的效率优势立显;加之老龄化社会的到来与医疗资源分布的不均衡,使医学影像领域长期存在供需缺口,也为 AI 医疗影像的快速发展奠定了现实基础。
于是,「AI 读片」 成了 AI+医疗的第一个落地场景。从肺结节到脑出血,从乳腺肿瘤到糖尿病视网膜病变,AI 影像诊断不断取得突破。
目前,AI 已经在医学影像工作全流程的各环节发挥作用,体现在检查前、检查中及检查后各个阶段,在改进影像检查的流程、自动勾画放疗靶区及受累器官、图像质量优化、结构化报告等方向均起到了重要作用。
国内统计显示,截至 2024 年 6 月,全国已有 100 多家三甲医院在放射科、病理科等多个科室引入了 AI 辅助诊断系统,医生的漏诊率、误诊率显著拉低,效率却拉高了一个量级。
近年来,国务院、药监局、卫健委、工信部等部门密集出台政策,推动国产医学影像设备发展,并鼓励人工智能在多类医学影像场景中落地,为 AI 医疗影像提供了坚实的制度支撑。截至 2024 年 7 月,国家药监局已批准 99 个三类证,涵盖辅助诊断与辅助治疗两大方向,应用领域涉及心血管、脑血管、肺部、骨折/骨龄、眼底等,展现出多元迅速的增长态势。
可以说,这一阶段的 AI,是医院里最早的体力劳动者,干的就是重复但关键的识别工作。
不过,影像只是医院里的一个环节。随着自然语言处理 (NLP) 和知识图谱技术的成熟,AI 开始介入就诊前的流程。
典型的场景是 AI 导诊。很多患者挂号时都会遇到尴尬:头疼该去神内还是普内?肚子疼到底该挂消化科还是普外?AI 导诊系统则能通过多轮问答,快速梳理患者症状,并匹配合适的科室和医生,显著降低挂错号的概率。
以百度健康 「AI 智慧门诊」 为例,该系统的 「智能加号」 功能在武汉协和医院上线一个月内,就为 300 多名患者提供了加号机会,其中超过 70% 的患者为需要紧急手术治疗的肿瘤病人。
对患者来说,这是实实在在的 「救命加号」。而对医院来说,这套系统缓解了分诊压力,让真正危急的病人能更快找到合适的专家。
当前,中国医疗机构已在全国 34 个省市的近 10000 家医院部署了大模型驱动的智能导诊和辅助预诊服务 ;腾讯觅影的影像 AI 也已覆盖 500 余家机构,累计辅助近 1000 万人次医学检查。
这一阶段的意义在于,AI 不再只是医生的工具,而是直接介入就诊流程,成为 「分流患者、优化效率」 的助手。
进入第三阶段,AI 已经走到医生的办公桌前,开始参与真正的诊疗决策。
这一阶段的核心,是大模型。不同于过去在影像或分诊场景的单点突破,大模型具备跨学科、跨模态的整合能力,能同时调用病例、医学文献、诊疗指南、传感器数据,生成高度个性化的诊疗建议。
从技术发展的角度来说,AI 独立诊断的难点在于医疗本身的特殊性。即便是经验丰富的医生,在面对病例时也常会遇到三种情况:有明确答案、暂时没有答案,或存在多个可能答案。这一过程包含极其复杂的思考链条,而这正是当前 AI 独立诊断必须跨越的核心障碍。
从现实情况来看,这一问题或许有了初步解决方案。
一方面,通过大量医学资料训练多模态模型,使其能够基于已有病理和诊断数据建立基础能力,从而显著提升多模态学习的准确率;另一方面,借助假设验证方法,模型模拟医生的推理路径,构建问诊—诊断—结论的稀疏数据,并将其与真实临床流程结合,实现对复杂病例的诊断能力增强。
国内外的大模型都纷纷发力。国内的 MedGPT、讯飞星火医疗版更是号称在医疗问答里超越了 GPT-4;微软最新推出的 AI 诊断工具 MAI-DxO 则在复杂病例诊断中表现惊人:在基于 《新英格兰医学杂志》 记录的 304 个病例测试中,MAI-DxO 的诊断准确率达到 85.5%,超过 21 位资深医生的平均水平,同时, MAI-DxO 能够像真实医疗场景中,一步步通过患者主诉后问诊,并最终给出诊断——该系统有望真实地部署在医疗环境中。
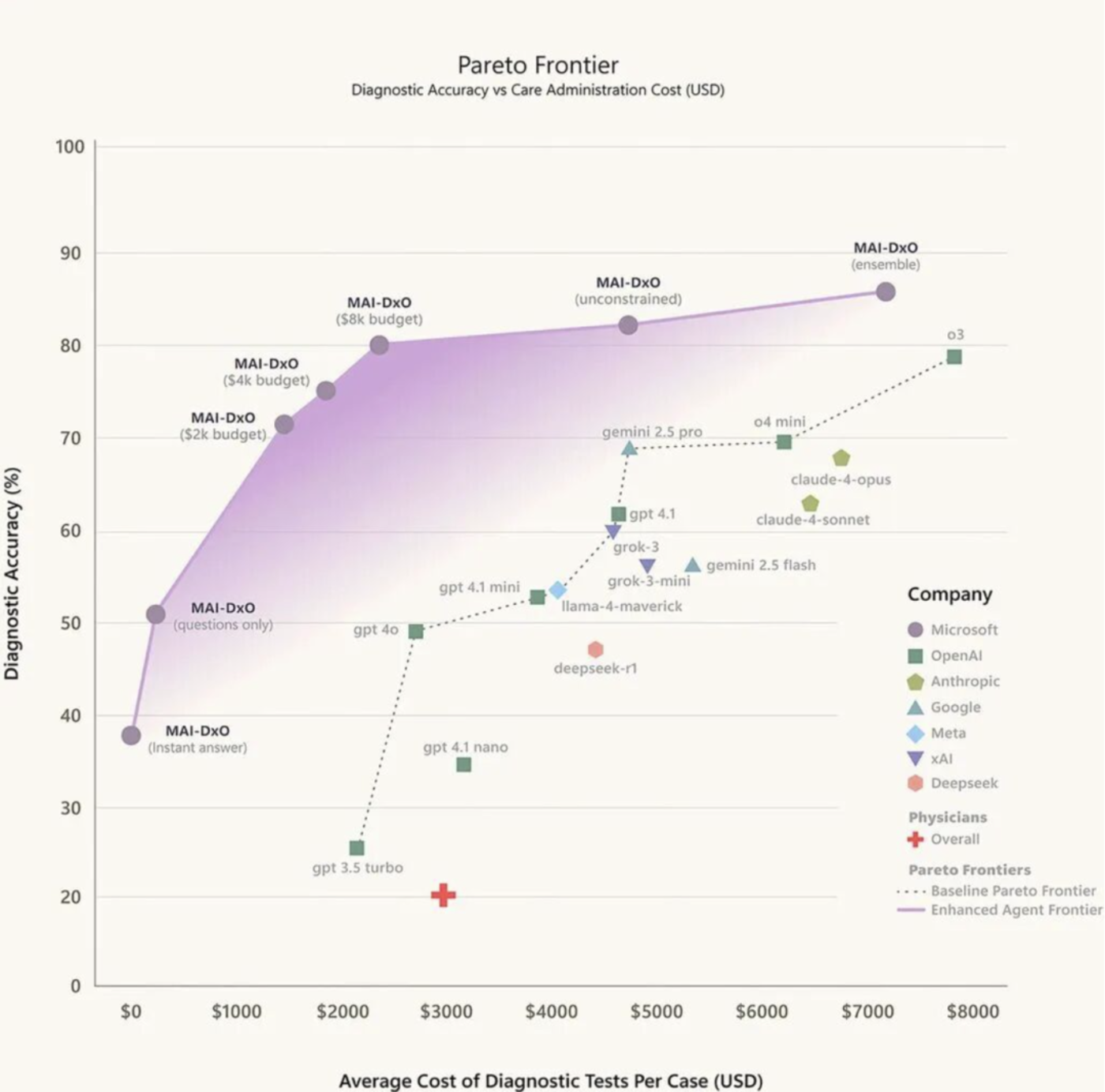
左上角代表 「高准确、低成本」 的理想区,微软 MAI-DxO(紫线) 遥遥领先,人类医生平均水平 (红叉) 相距甚远。
这些模型不止能 「读片」「分诊」,还能综合病例、指南、科研论文,甚至患者的生活方式,生成个性化的诊疗建议。
总的来说,从 「看图说病」 到 「听诊问病」,再到 「大模型问诊」,AI 辅助诊断正经历从工具化到平台化的跃迁。
AI 不再只是 「助手」,而是医生的智囊团,甚至是患者的 「第二意见」。
盘点:中国本土实践案例
中国科技巨头和创新企业纷纷落子医疗 AI,各类案例层出不穷:
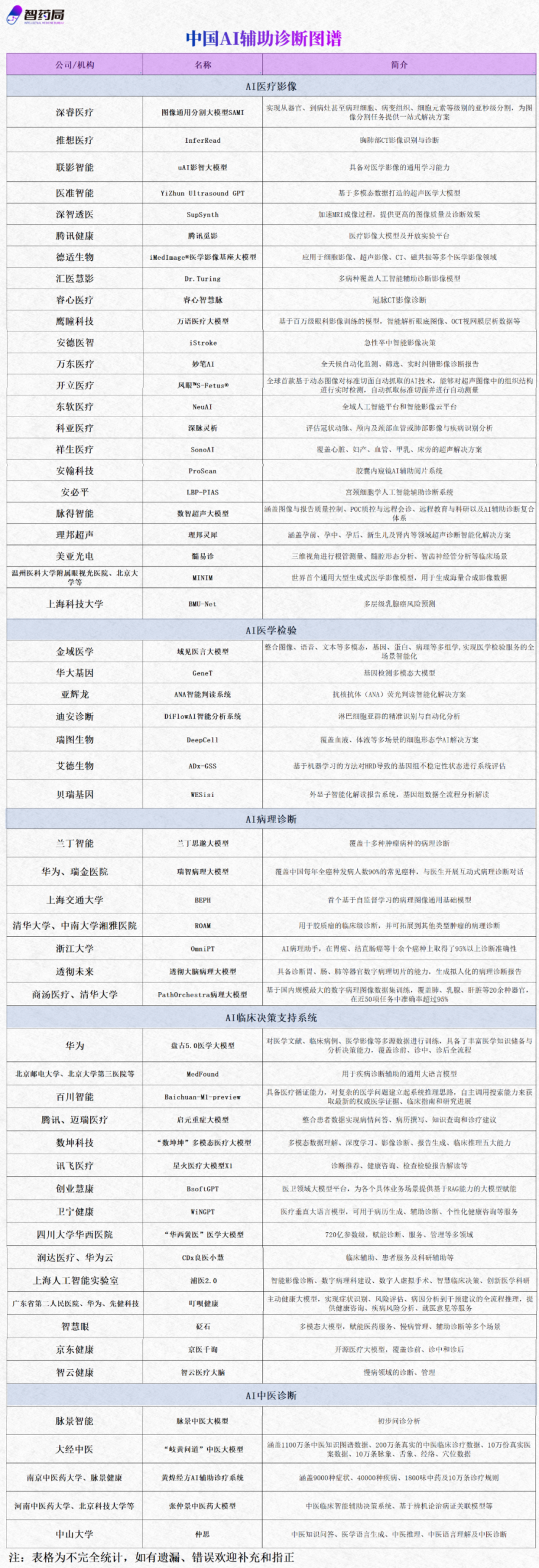
百度健康:AI智慧门诊
百度健康推出了 「AI 智慧门诊」 系列产品,集成了 AI 图像阅读、智能导诊、自动化病历等功能。
百度健康在武汉协和医院应用的 AI「智能加号」 功能,一个月内为 300 多名乳腺外科患者提供了加号服务,有效提高了肿瘤患者的就诊速度。百度还与多家医院合作部署了 AI 辅助影像系统,用于肺结节、糖尿病视网膜病变等高发病种的筛查,帮助医生快速锁定疑似病灶。
百度云已表示将持续推进多项大模型应用场景,从分诊、预诊一直延伸到诊后随访。
科大讯飞:智医助理与星火大模型
讯飞医疗子公司发布了 「讯飞智医助理」 等智能诊疗系统,为基层医生提供语音记录病历、快速决策建议等服务。据公司介绍,智医助理能覆盖 1400 种疾病,支持多种专业问诊场景,全国已有数万名医生使用。
2024 年发布的 「讯飞星火医疗大模型」 在医疗问答任务上表现优异。公司高管透露,讯飞智医助理已经超越现有 ChatGPT 和 GPT-4 的医疗水平。未来,讯飞计划将这些专科能力整合到通用大模型中,让每位普通用户都能拥有健康顾问。
与此同时,讯飞与各大医院合作,打造了如 「心脏超声诊断决策系统」「西部心病脑梗模型」「贵州云岭民族医学模型」 等一系列专病或专项医学大模型。这些项目展示了依托中国人群和临床数据做模型开发的独特优势。
腾讯觅影与腾讯健康:影像AI与智能导诊
腾讯觅影在医疗影像领域深耕多年,迄今已在中国 500 余家医院部署 AI 诊断工具,辅助放射科医生筛查肺结节、乳腺癌、糖尿病视网膜病变等疾病 。
腾讯云推出了 「混元大模型」 系列,应用于患者全流程服务:北医三院通过腾讯 AI 小程序,实现了从挂号、报告查询到医疗咨询的一站式 AI 问答;深圳罗湖医院集团甚至将 DeepSeek 和腾讯大模型结合,开发 「AI 临床助手」 为重症患者提供病情分析和诊疗建议。
5 月举办的腾讯 AI 峰会还发布了 「健康管理助手」 智能体,能够自动解读体检报告、识别健康风险,为用户制定动态健康计划。
腾讯通过移动端和云服务,积极将大模型能力嫁接到健康管理、辅助问诊和院内运营各环节。
深睿医疗:全流程AI数智化
作为国内医疗 AI 的领先独角兽企业,深睿医疗近期完成近 5 亿元新一轮融资。
公司围绕 「多模态、大场景」 的技术架构,为上千家医院和机构提供从健康管理、AI 辅助诊断到临床决策支持、慢病筛查等全流程服务。
深睿旗下产品包括影像辅助、数字化病理、病案质量控制、智能问诊等,累计年使用量近 2 亿次 。官方介绍其 AI 系统已在全国 30 余个省市落地应用,帮助医生提升诊疗效率和准确度、为患者提供更精细化的健康管理。
这种 「全场景布置」 的模式,是小规模创新公司在医疗 AI 领域的一种成功实践。
其他创新团队与大模型:
阿里巴巴达摩院等也积极布局医疗 AI。2025 年 6 月,阿里联合高校等团队发布了 「ReasonMed」 开源医学推理数据集和 7 亿参数的推理模型,7B 模型在多项医学问答测试中表现优于更大规模模型,证明了 「高质量数据胜过单纯扩大模型规模」 的原则 。
开源组织百川智能发布的 Baichuan‑M2 模型 (7B 参数) 也在 HealthBench 测试中以 60.1 分力压 OpenAI 的 120B 模型 (57.6 分)。
此外,医渡云等公司开发了针对中国人群的罕见病诊疗 AI 模型,2025 年全国首个罕见病 AI 大模型 「协和·太初」 已经进入临床试点,有望缩短罕见病确诊时间。
国内 「小模型+大数据+专业知识」 模式的可行性正在被大家看到。
痛点:本土落地
尽管进展喜人,AI 落地医疗仍面临多重难题。
医生和患者信任难题。AI 诊断常是典型的黑盒操作,医生看不到算法的推理链条,患者更无法理解 AI 建议的依据。「知其然,更要知其所以然」,只有算法可解释、结果透明,医生才敢放心开处方,患者才敢信任建议。缺乏信任,临床采纳率自然低迷,AI 再牛也只是纸上谈兵。
数据闭环难以打通。中国医疗数据高度分散,病历、影像、检验各自为阵,医院内部系统标准不一,中小机构的数据更是零散无章。再加上监管对敏感医疗数据保护严格,同时利益分配不明晰,「不愿、不敢、不能」 共享数据成常态。没有完整闭环,AI 无法持续迭代优化,也难以覆盖患者全程。
责任归属尚不明确。当 AI 辅助诊疗出现误诊或漏诊,法律上谁背锅?是算法开发者、设备厂商,还是使用 AI 的医生?国内外案例显示,这种不确定性让医疗机构对引入 AI 步步谨慎。解决方案显而易见:完善法规、明确责任划分、建立可追溯审计机制,否则再先进的算法也难以上岗。
其他挑战。算法偏见、样本不足导致的 「幻觉」、医院运营模式与医保支付体系尚未完全适配 AI 模式……种种问题交织在一起,像一张复杂的蜘蛛网。
趋势判断:大模型+小模型的融合之路
市场机构预计,到 2025 年末,全球人工智能应用市场总值将冲到 1270 亿美元,其中医疗板块就占了五分之一。庞大的蛋糕自然催生了各种 AI 医疗玩法:从急救现场的智能辅助、远程会诊,到检验检查、临床决策辅助、公共卫生服务甚至医院管理,AI 的身影正快速铺开,「互联网+医疗」 早已成为各方共识,目标直指让人民健康服务提档升级。
展望未来,业内普遍认为 「大模型+小模型」 结合将成为主流。最新研究显示,专业化小模型常常能甩开大而全的通用模型:阿里 7B 参数医疗推理模型在考试中干掉了 700 亿参数的巨无霸;国内开源的 7B 模型 Baichuan‑M2 在 HealthBench 评测中也打败了更大模型。可以说, 模型越大不代表越牛,核心还是领域知识和数据的质量。
基于此思路,中国 AI 医疗的发展策略倾向于:以大模型提供通用语言理解和知识推理能力,再在流程中嵌入针对常见病、罕见病、影像判读等小模型,形成 「专科增强」 的诊疗链路,实现人机协同、专项治疗的闭环。比如医联 MedGPT 就把大模型和医学知识图谱整合,结合中国临床指南和本土数据,做出符合本土医疗逻辑的 「专科增强」 服务。
综合来看,未来中国医疗 AI 的主旋律很可能是:大模型打基础,小模型加专业,形成多模态、多专科的组合创新。这套策略不仅能大幅降低部署成本 (甚至单卡就能跑国产大模型),还更符合监管要求和医院实际操作需求——可以说,是通向 「AI 医生工业化落地」 的最务实路线。